Жировой гепатоз печени: симптомы, причины, диагностика, лечение

Жировой гепатоз печени – патология, при которой происходит избыточное накопление липидных молекул в гепатоцитах (другое название – неалкогольная жировая болезнь). Патологический процесс нарушает клинико-морфологическую структуру клеток, оксидацию и метаболизм внутри них. Гепатоциты постепенно разрушаются, а на их месте образуется фиброзная ткань. В группе повышенного риска мужчины и женщины в возрасте 30-50 лет, регулярно употребляющие алкоголь и жирную пищу. Без адекватного лечения патология прогрессирует, развиваются серьезные осложнения вплоть до цирроза печени.
Жировой гепатоз: причины развития болезни
Основная причина жировой дистрофии – нарушение метаболизма липидов в организме. Способствуют развитию заболевания такие факторы:
- избыток в рационе жирных продуктов, насыщенных жиров и рафинированных углеводов;
- метаболический синдром (ассоциирован с повышением концентрации ЛПНП в крови, инсулинорезистентностью, сахарным диабетом, абдоминальным ожирением);
- высокое артериальное давление (повышает риск гепатоза печени на 80%);
- злоупотребление спиртными напитками (тяжелую токсическую нагрузку на орган дает некачественный алкоголь), курение, прием психотропных веществ;
- рост патологической флоры в кишечнике (приводит к нарушению метаболических процессов);
- бесконтрольный или длительный прием лекарств (противоопухолевые, гормональные препараты, противотуберкулезные средства, др.);
- анатомические аномалии развития печени, врожденный дефицит печеночных ферментов.
Симптомы жирового гепатоза

На начальной стадии патология практически не дает симптомов. А выявить стеатоз можно только по результатам биохимии крови или УЗ-обследования. Болезнь характеризуется неспецифическими признаками:
- беспричинный набор веса, висцеральный жир;
- скачки артериального давления;
- повышенное газообразование, расстройства стула;
- высыпания на коже, желтушность склер и слизистых оболочек;
- быстрая утомляемость, общая слабость, бессонница.
Патология, вызванная алкогольной интоксикацией, сопровождается анорексией, лихорадкой, желтухой.
Когда регенеративная способность гепатоцитов снижается, у больного появляются явные симптомы:
- боли и чувство тяжести в правом подреберье (жир накапливается, что приводит к расширению печеночной капсулы);
- горький привкус во рту, отрыжка с неприятным запахом;
- незначительное повышение температуры, которое сохраняется длительное время;
- тошнота, приступы рвоты, постоянный дискомфорт в животе;
- появление сосудистых звездочек, кожный зуд.
Классификация жировой дистрофии печени
Заболевание классифицируют по степени тяжести жирового гепатоза:
- мягкая степень – на поверхности клеток печени скапливаются небольшие капли жира, поражается до 60% гепатоцитов;
- умеренная степень – формируются большие жировые отложения, липиды проникают и накапливаются в клетках печени. Страдает до 70% гепатоцитов;
- тяжелая степень – липиды скапливаются в межклеточном пространстве, формируются кисты. Поражается более 90% гепатоцитов, печень перестает выполнять свои функции.
По морфологическим признакам выделяют 4 формы болезни:
- очаговая диссеминация (протекает без симптомов),
- выраженный диссеминированный гепатоз (жировые изменения в разных частях органа);
- зональный стеатоз (в печени формируется 2 и более очага жировой дистрофии);
- диффузные изменения (микровезикулярное поражение распространяется по всему органу).
По клиническому течению выделяют острый и хронический гепатоз.
Диагностика неалкогольного стеатоза
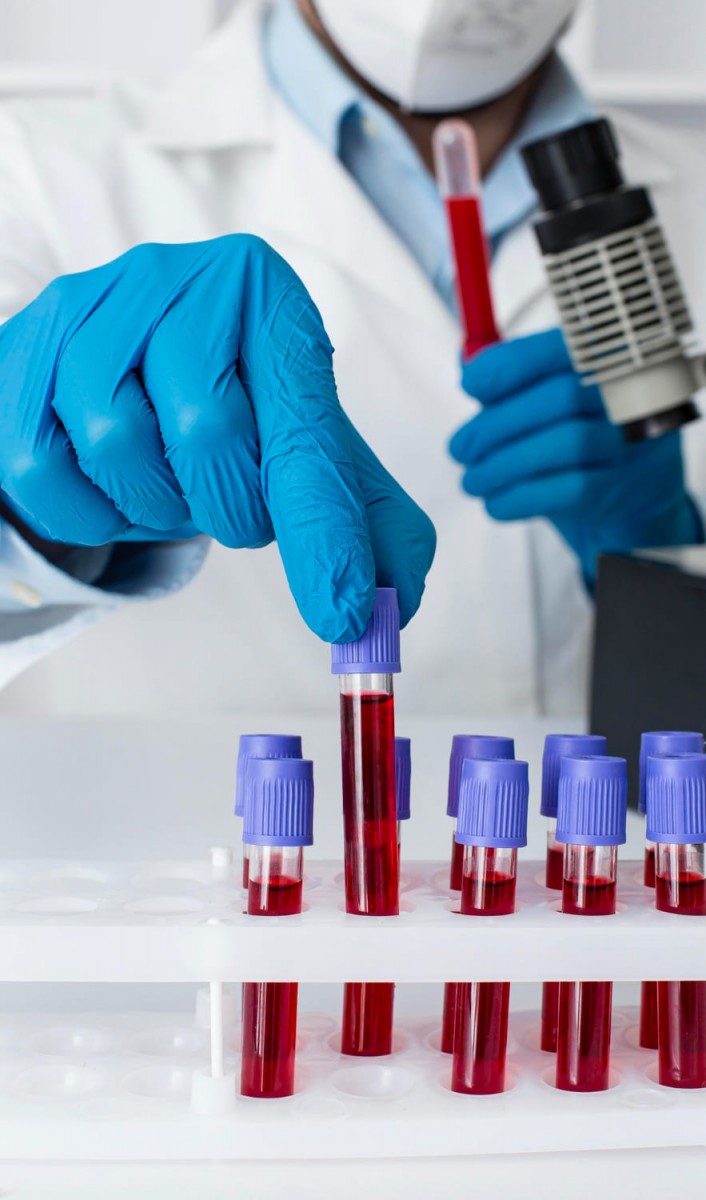
При диагностике жировой дистрофии важную роль играет сбор анамнеза. Врач расспрашивает пациента об образе жизни, специфике питания, частоте употребления алкоголя, др. При подозрении на острую жировую дистрофию печени информативны клинические исследования:
- ОАК и ОАМ (для выявления признаков воспаления, общей оценки функциональности печени);
- биохимическая диагностика крови (уровни билирубина, глюкозы, холестерина, щелочной фосфатазы, др.);
- липидограмма (концентрация липопротеинов высокой и низкой плотности, триглицеридов);
- глюкоза в плазме, уровень гликированного гемоглобина;
- печеночные пробы (концентрация АлАТ, АсАТ, гамма-ГТП, непрямого билирубина, альбумина);
- биопсия (гистологическое исследование образца паренхимы).
В рамках дифференциальной диагностики патологий печени проводят тесты на маркеры вирусных гепатитов.
Аппаратные методы обследования при жировой болезни:
- УЗИ брюшной полости и забрюшинного пространства (позволяет оценить не только состояние печени, но и влияние инфильтрации на желчный пузырь, поджелудочную железу);
- прицельное КТ или МРТ печени (информативны при определении локализации очагов жировой инфильтрации);
- эластометрия - фиброскан (замеры эластичности печеночной ткани).
Лечение жирового гепатоза

Лечением патологии занимается гастроэнтеролог или гепатолог. В рамках медикаментозной терапии назначают препараты для снижения уровня глюкозы и холестерина в крови, гепатопротекторы, омега-3-ПНЖК, статины, витамины группы В. Обязательный этап – коррекция образа жизни. Пациент должен исключить употребление алкоголя и курение, придерживаться умеренной физической активности. При жировой дистрофии снижение веса даже на 5-7% значительно улучшает липидный и углеводный обмен.
Диета при жировом гепатозе печени:
- из рациона необходимо исключить легкоусвояемые жиры и углеводы (жирное мясо, колбасы, выпечка, шоколад, консервы, копчености, соусы, майонез, др.);
- в меню должно быть больше морепродуктов, орехов, рыбы (но количество потребляемых жиров нужно строго контролировать);
- в каждом приеме пищи должны быть продукты, содержащие клетчатку (овощи, фрукты, ягоды);
- на диете можно есть цельнозерновые крупы, макароны из ТСП;
- все блюда готовятся на пару, запекаются или тушатся (фритюр категорически запрещен).
Лечебный стол помогает снизить вес, улучшить метаболические процессы. Хирургическое лечение проводится только в случае необходимости трансплантации органа.
Прогноз при жировой дистрофии печени
Если вовремя начать терапию, прогноз при жировой дистрофии положительный. Но если у человека развиваются осложнения, есть вероятность цирроза и летального исхода. Пациентам с хроническим течением гепатоза важно проходить 1 раз в 3-5 месяцев минимальный комплекс обследований для профилактики обострения.
Последствия жирового гепатоза
Хронические изменения в структуре печени приводит к тяжелым осложнениям:
- цирроз – состояние, при котором гепатоциты перестают выполнять свои функции и постепенно замещаются рубцовой тканью;
- печеночная недостаточность – на фоне разрушения клеток печени происходит дисфункция органа, что проявляется повышением концентрации азотистых веществ в крови;
- печеночная кома – угнетение функций ЦНС на фоне массивной гибели гепатоцитов;
- гепатокарцинома – злокачественное новообразование в печени.
Рекомендации по профилактике

Чтобы минимизировать риск развития гепатоза, нужно придерживаться принципов здорового образа жизни:
- сбалансированное питание, контроль потребления жиров и углеводов;
- умеренные физические нагрузки, разминка каждые 2 часа при сидячей работе;
- контроль массы тела и калорийности рациона;
- отказ от употребления алкоголя, энергетиков, курения;
- при наличии сахарного диабета обязательно нужно проходить компенсаторную терапию;
- следует вовремя лечить любые заболевания, регулярно проходить профилактические осмотры.
Лечение жировой дистрофии печени в «МедПросвет»
Пройти комплексное обследование и лечение гепатоза можно в медицинском центре «МедПросвет». Опытные врачи разрабатывают терапевтическую схему индивидуально для каждого пациента. Клиника оснащена современными аппаратами УЗИ экспертного класса с высокой четкостью визуализации. Для записи на консультацию необходимо позвонить по телефону +7(812)374-84-00 или оставить заявку предварительной записи на сайте.