Ломота / боль в мышцах (миалгия)
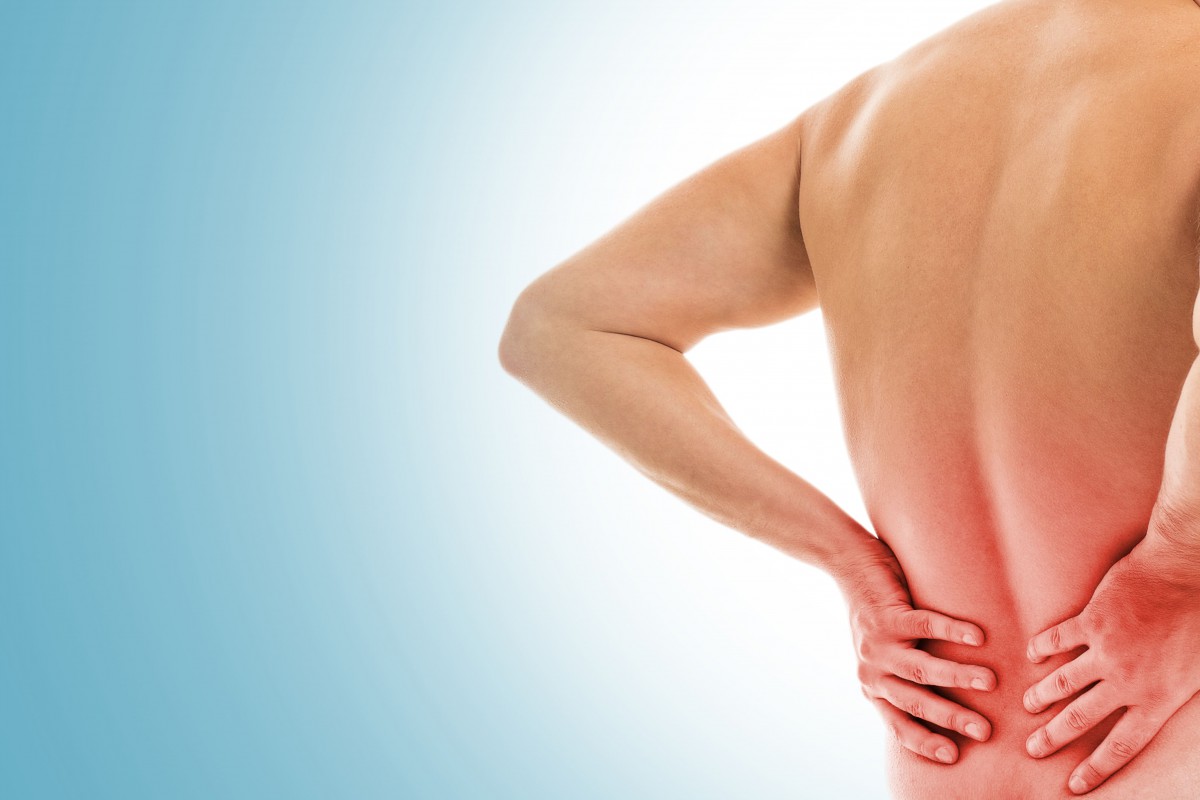
Миалгия – боли в мышцах, связках, сухожилиях и других структурах соединительной ткани. Болезненные ощущения могут проявляться локально или распространяться по всему телу. Чаще всего возникают боли в спине, нижних конечностях, лопатках, в области ребер и таза. Мышечные боли снижают качество жизни и могут давать осложнения. Игнорировать симптомы опасно, необходимо обратиться к специалисту для проведения обследования и постановки диагноза.
Симптомы миалгии
Основной симптом миалгии – боль. Боли могут быть разного характера: острые, тупые, ноющие, тянущие, сдавливающие. Болевые ощущения усиливаются после физических нагрузок, спортивных тренировок, а также при пальпации, после переохлаждения. Патология часто сопровождается такими признаками:
- выраженная мышечная слабость;
- чувство напряжения или тяжести в мышцах;
- судороги, онемение, непроизвольные подергивания;
- отеки, покраснение кожи в области болевых зон;
- иррадиация боли в соседние ткани и органы;
- снижение чувствительности;
- общая слабость, быстрая утомляемость.
При хронической миалгии у человека часто возникают головные боли, расстройства сна, перепады настроения, ухудшение когнитивных способностей.
Инфекционные заболевания проявляются ломотой, болями в мышцах и сопровождаются дополнительно интоксикацией, повышением температурой, высыпаниями на коже, рвотой, увеличением лимфоузлов.
Причины боли в мышцах
Мышечная ткань есть в структуре не только опорно-двигательного аппарата, но и в составе внутренних органов. Острый болевой синдром может быть вызван влиянием различных внутренних и внешних факторов:
- механические травмы – ушибы, растяжения, переломы костей, растяжение и разрыв связок;
- ревматические заболевания – ревматоидный артрит, болезнь Бехтерева, спондилоартрит, остеопороз, подагра, др;
- воспаление мышечных волокон на фоне инфекции (вирусная, бактериальная, аутоиммунная миалгия);
- сосудистые патологии – мышцы страдают от кислородного голодания и недостатка питательных веществ, что приводит к ишемии тканей;
- течение ОРВИ – боли возникают на фоне интоксикации организма;
- эндокринные заболевания – характеризуются нарушением обмена веществ в мышечной ткани;
- неврологические патологии, преимущественно миофасциальный синдром (формирование локальных уплотнений в мышцах и их периодическое спазмирование);
- недостаток микроэлементов (калий, магний) приводит к нарушению передачи нервных импульсов, что сопровождается болью и непроизвольным сокращением мышечных волокон;
- бесконтрольный прием лекарств (статины, ингибиторы АПФ, др.) опасен токсическим поражением тканей организма.

Причиной болей может стать переохлаждение, интенсивная тренировка, сильный стресс. Эти факторы вызывают мышечные спазмы и болевой синдром.
Стадии развития патологии
Постоянная боль в мышцах развивается поэтапно:
- первая стадия – точечные боли могут возникнуть во время физической активности, после резких движений или тактильного контакта. Иногда симптомы дополняются отеками, покраснением кожи;
- вторая стадия – болевой синдром усиливается, чаще беспокоит вечером, после стресса или физической нагрузки. В области больной мышцы появляются уплотнения, изменение цвета кожи;
- третья стадия – болевые ощущения не проходят даже в покое. Человек чувствует постоянную усталость и слабость. Постепенно мышечная ткань атрофируется, изменяется чувствительность и рефлексы.
Классификация миалгии
Патология может проявляться в 3 формах:
- Фибромиалгия – характеризуется комплексным расстройством функционирования мышечно-скелетной системы. На теле появляются участки, которые отличаются повышенной болезненностью. Мышечные боли могут сопровождатся бессонницей, скованностью движений, депрессией.
- Миозит – воспалительный процесс охватывает скелетную мускулатуру. Острые локальные боли усиливаются при резких движениях. В суставах появляется скованность, отечность.
- Полимиозит – болезнь поражает гладкую и скелетную мускулатуру, кожу. Мышечные боли сопровождаются отеками, эритемами и папулами на коже, гиперпигментацией. Есть высокий риск воспаления внутренних органов.
По причине развития выделяют:
- первичная миалгия – развивается на фоне нарушения кровообращения, обмена веществ, расстройства сна, воздействия стресса, постоянного переохлаждения;
- вторичная миалгия – является осложнением активно развивающихся патологий нервной и сердечно-сосудистой систем, опорно-двигательного аппарата.
Если болевые ощущения беспокоят более 3 месяцев, болезнь может перейти в хроническую форму.
Какой врач лечит боль в мышцах
При возникновении ломоты и болей в мышцах необходимо обратиться к неврологу или терапевту. По результатам диагностики могут потребоваться консультации смежных специалистов: ревматолога, инфекциониста, кардиолога, сосудистого хирурга, эндокринолога.
Диагностика миалгии
На первичном приеме врач проведет опрос и физикальный осмотр. Пациенту следует рассказать, как давно появились боли и какого они характера, были ли травмы, есть ли хронические заболевания, возможно болевой синдром усиливается после определенных действий. Далее врач выполняет пальпацию зоны локализации боли, особенно обращая внимание на:
- наличие уплотненной мышечной ткани;
- интенсивность сокращения мышц;
- правильность координации между разными группами мышц.
Также врач прослушивает сердце и легкие, измеряет давление, выполняет оценку неврологического статуса пациента.
В рамках лабораторной диагностики информативными являются такие показатели:
- клинический анализ крови с определением СОЭ и лейкоцитарной формулы;
- биохимическое исследование крови (АсАТ, АлАТ, общий белок, глюкоза, мочевая кислота и др.);
- С-реактивный белок (индикатор повреждения тканей при воспалении, некрозе);
- креатинфосфокиназа (специфический фермент, появление которого в крови свидетельствует о повреждении мышечной ткани);
- оценка электролитного баланса (калий, магний, натрий);
- оценка ревматоидного фактора (исследование иммуноглобулинов класса IgM, вырабатываемых иммунной системой).
Из аппаратных исследований потребуются УЗИ мягких тканей, электромиография, рентген, компьютерная томография. Если миалгию связывают с сердечно-сосудистой патологией, назначат УЗИ сердца, ЭКГ, доплерографию. Возможно, потребуются консультации травматолога, эндокринолога, кардиолога, хирурга, др.
Лечение миалгии

Терапевтический комплекс полностью зависит от причины появления болей. Для облегчения состояния пациента назначают нестероидные противовоспалительные, обезболивающие препараты, миорелаксанты. При сильной боли могут потребоваться локальные инъекционные блокады. Снять напряжение и болезненность в мышцах позволяют физиопроцедуры:
- лечебная гимнастика, йога;
- теплые и холодные компрессы, ФТО;
- мануальная терапия;
- расслабляющий массаж.
Для восстановления мышечной ткани полезны умеренные физические нагрузки. Комплекс подбирает врач, в него может входить скандинавская ходьба, плавание, растяжка, др.
Если миалгию вызывает ревматическая патология, назначают глюкокортикостероиды. При сосудистых поражениях эффективны статины, в ряде случаев требуется хирургическое лечение сосудов. При инфекционной природе болей кроме основной терапии (противовирусные, антибиотики, симптоматические) необходимо провести детоксикацию организма. Для устранения дефицита макроэлементов (железо, магний, калий) назначают поливитаминные комплексы.
Осложнения
Острая миалгия при отсутствии адекватного лечения существенно повышает риск развития:
- остеохондроза;
- артрита, артроза;
- радикулита;
- контрактуры суставов;
- патологической подвижности позвонков;
- мышечной дистрофии.
Постоянные боли влияют на качество жизни и психологическое состояние пациента. Человек становится раздражительным, ограничивает общение, возможно развитие серьезных нервных расстройств. Если миалгия протекает длительно, есть вероятность инвалидизации вследствие атрофии мышечной ткани.
Профилактика ноющей боли в мышцах
Для снижения риска появления миалгии придерживайтесь рекомендаций врачей:
- контролируйте физическую активность – ежедневно гуляйте на свежем воздухе, регулярно посещайте спортзал или бассейн;
- не допускайте набора веса, следите за рационом, он должен быть сбалансированным по КБЖУ;
- не принимайте лекарства без назначения врача. Если прописанные препараты дают побочный эффект в виде мышечных болей, обязательно обратитесь к доктору для коррекции схемы лечения;
- следите за осанкой, искривление позвоночника очень часто становится причиной болей в спине;
- обязательно разогревайте мышцы перед спортивными тренировками;
- своевременно лечите инфекционные заболевания, не допускайте развития осложнений;
- ежегодно проходите профилактические медосмотры.
Терапия боли и ломоты в мышцах в клинике «МедПросвет»
Если вы страдаете от болей в мышцах, обращайтесь за профессиональной медицинской помощью в «МедПросвет». Специалисты клиники проведут комплексную диагностику, установят причину болевого синдрома и назначат лечение для скорейшего восстановления пациента. Записаться на прием можно по телефону +7(812)374-84-00 или оставив заявку предварительной записи на сайте.